関節リウマチ
関節リウマチはどんな病気?
関節リウマチとは、ご自身の免疫システムの異常により、手足の関節にある滑膜という部分に炎症が起こり、その炎症が周囲に拡がって痛みや腫れ、骨の破壊などを起こす病気です。
身体の免疫システムとは通常、外敵(ウイルスや細菌など)に対してご自身の身体を守るために働きますが、関節リウマチ(やその他の膠原病)ではこのシステムが何らかの理由で異常をきたし、誤ってご自身の関節を外敵だと認識して攻撃することで、痛みや腫れが出現するといわれています。
関節リウマチの初期には、身体のだるさや熱っぽさ、なんとなくしんどい、食欲が出ないといった症状を訴えられ、特に起床時に手指のこわばりや重だるさといった違和感が出てくることがあります。その後、関節の痛みや腫れが現れ、身体のだるさが強くなり、日常生活に支障をきたすため、受診されるケースがよくあります。

関節リウマチの疫学・原因
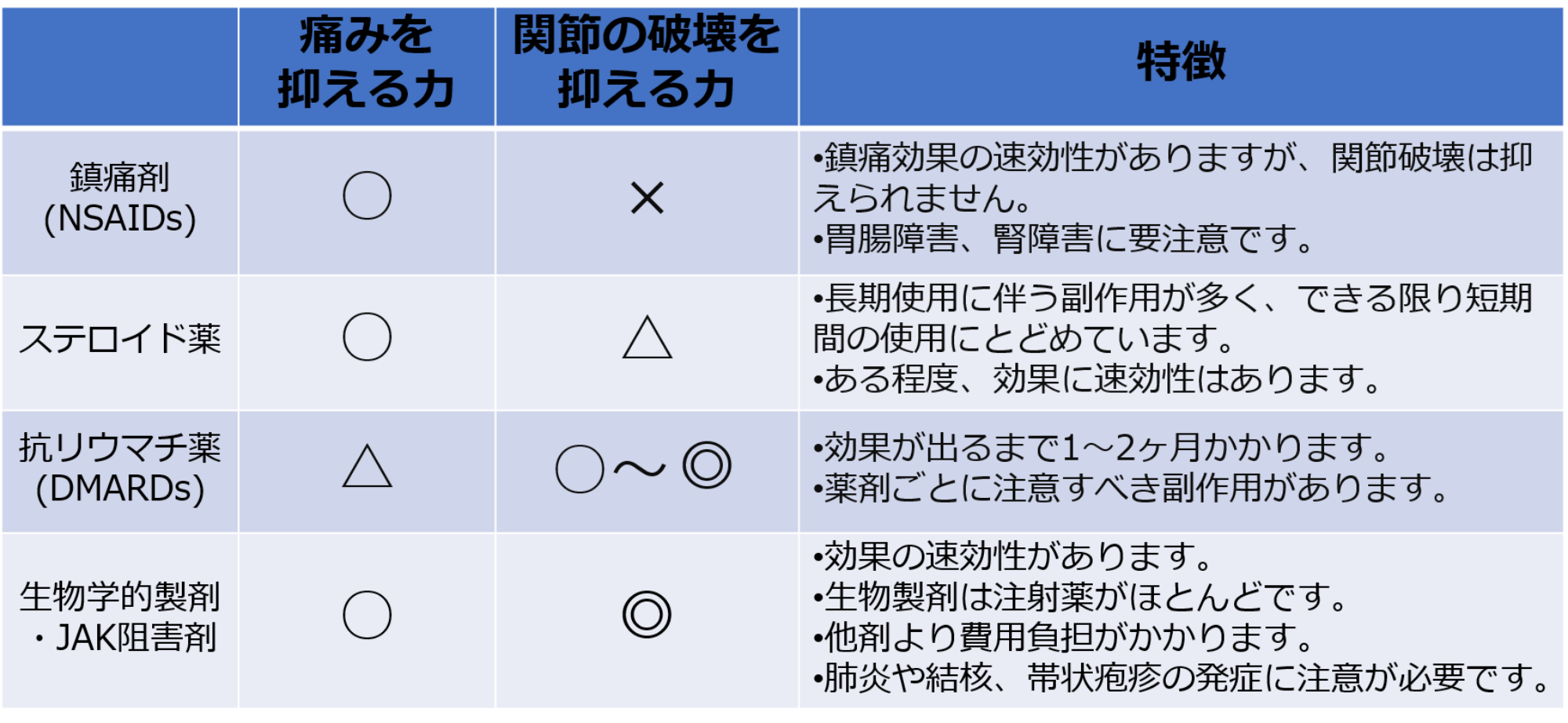
日本には関節リウマチの患者さまは約70~100万人おられると考えられています。発症率は成人の人口の約0.5~1%程度です。関節リウマチ患者さまの男女比は1:3で、女性に多くなります。関節リウマチを発症する年齢は30-50歳代に多いですが、高齢の方でも発症することがあります。
関節リウマチの原因は現在のところ不明です。ただ、下記のように複数の因子がきっかけとなり発症する可能性が指摘されています。
関節リウマチの原因となる可能性のある因子
- 過労、ストレス
- 出産
- 喫煙
- 虫歯
- 感染症
関節リウマチの症状
関節リウマチでは慢性的な炎症が全身に生じているため、多くの方に全身のだるさや食欲低下、体重減少などがみられます。症状の中心は関節症状で、朝の手のこわばりや関節の腫れ、痛み、変形などを生じます。また、関節以外にも、肺や心臓、消化管、神経や眼などに炎症を起こして異常をきたすことがあります。
全身症状
関節リウマチの患者さまに共通して、全身のだるさ、食欲低下、疲労感、体重減少、微熱、リンパ節の腫れ、貧血などを認めることがあります。
関節の症状
- 朝のこわばり症状
- 起床時などに、朝の手のこわばりが30分~1時間以上続くことがあります。起床前に布団の中で手をしばらく動かしてからでないと、活動できないと言われる患者さまもしばしばおられます。
- 関節の腫れ、痛み
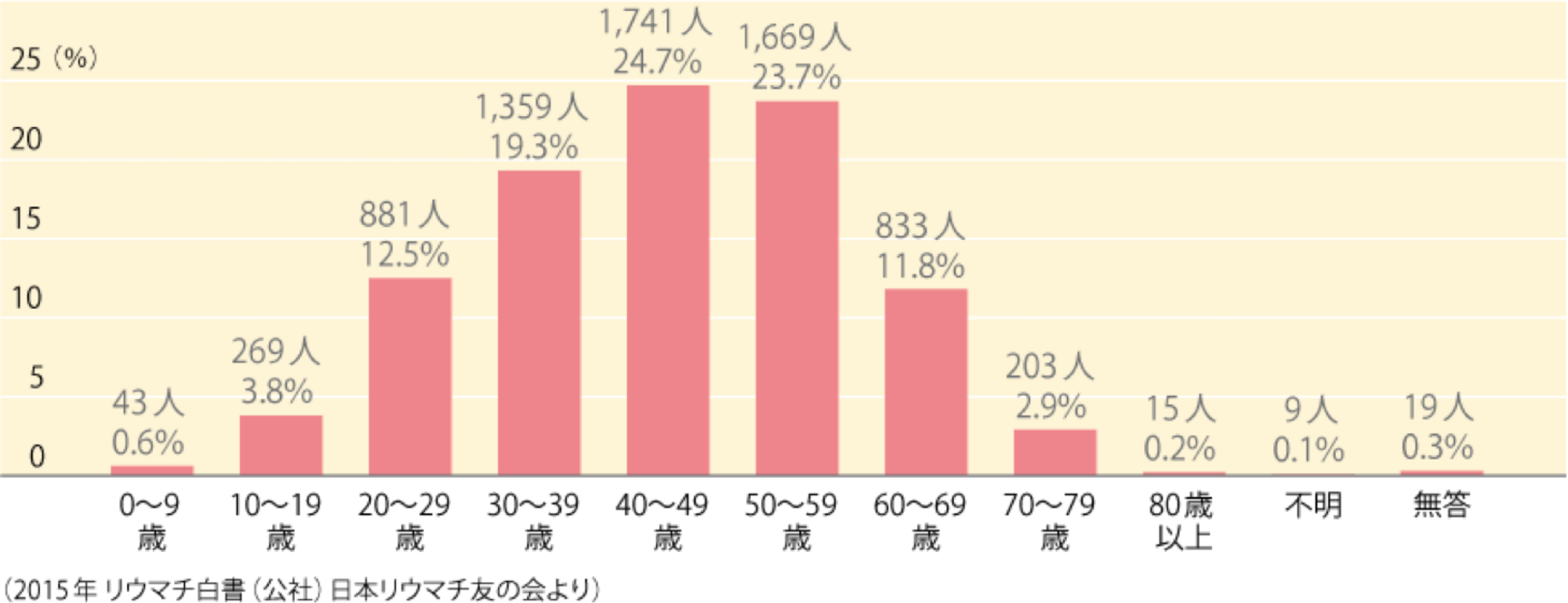
- 関節リウマチの代表的な症状が関節の腫れ、痛みです。手足や肘、肩など複数の関節の腫れや痛みが起こり、これらの症状が長く続くと、関節が曲げにくくなったり変形をきたしたりすることもあります。関節の症状が出やすい関節としては、手指や手首、足の指の付け根などがあり、その他にも肩や肘、膝、足首といった大関節にも腫れや痛みが起こることがあります。初期には片側にだけ起こることもありますが、病気の進行とともに両側性(両手や両足など)に症状が現れるのが特徴です。
- 腱鞘炎
- 腱とは筋肉と骨を繋いでいる部分ですが、この腱を包んでいる組織が腱鞘です。関節の炎症が悪化すると腱鞘にまで炎症が拡がり、指が曲げにくくなったり、曲げる途中で引っかかりが起こったり(ばね指と呼びます)します。
- 滑液包炎
- 滑液包とは、関節にあるクッションのような袋で、中には滑液と呼ばれるゼリー状の液体が入っています。これがあることで関節の摩擦が減り、スムーズに動くことができます。しかし関節リウマチにより関節の炎症が悪化すると、滑液包まで炎症が拡がり、滑液の量が増え、関節の腫れがさらに悪化することがあります。
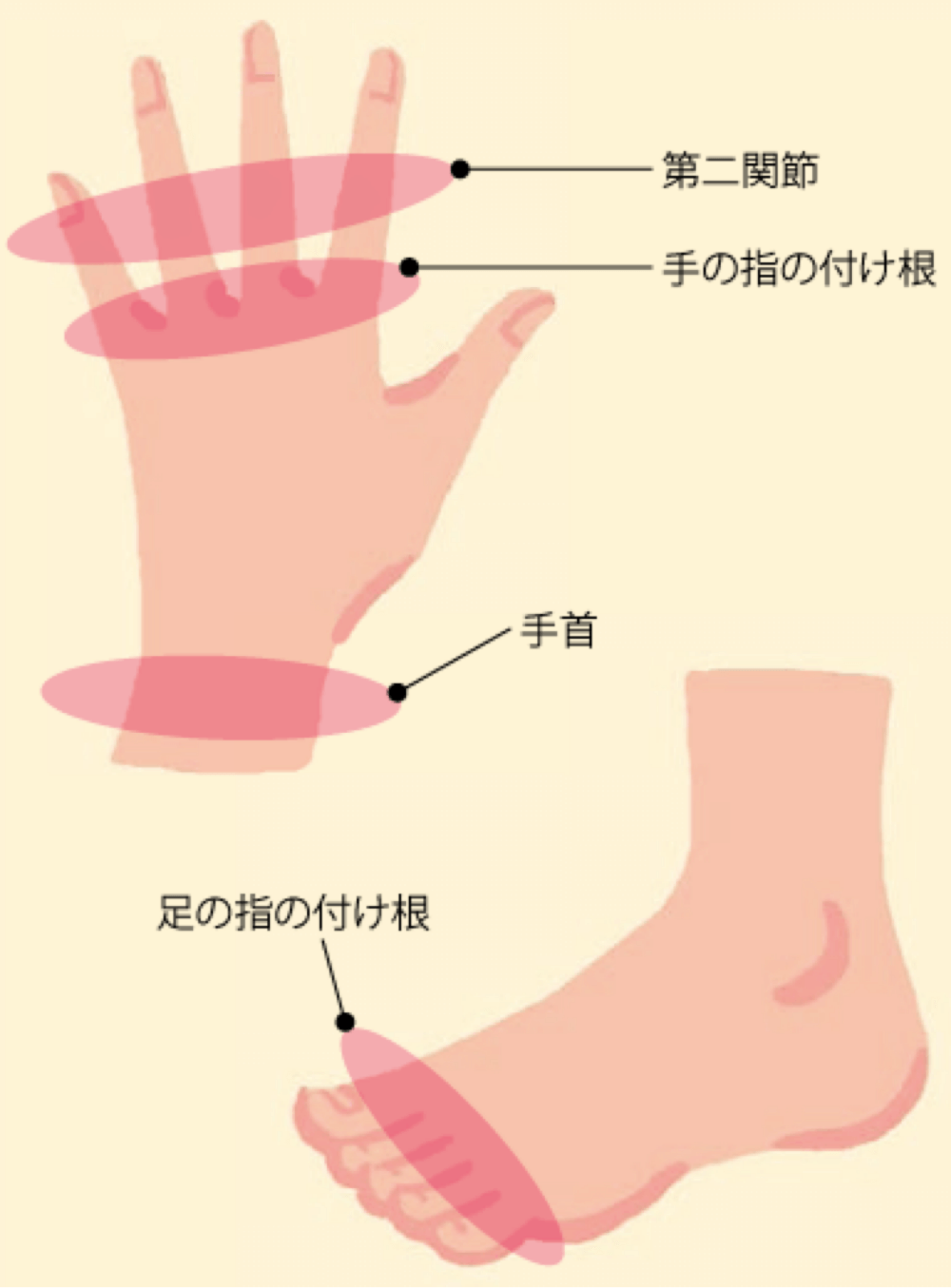
関節以外の症状
- リウマトイド結節
- リウマトイド結節と呼ばれるしこりが皮膚の下に出現することがあります。特に膝や肘などに起こりやすいですが、痛みなどはほとんどありません。
- 肺病変
- 関節リウマチでは、肺に異常をきたすことがあります。肺の間質に炎症が起こり、間質性肺炎や肺線維症と呼ばれる病気が起こると、息切れ、空咳や呼吸苦などが出てくることがあります。また、肺を包んでいる胸膜に炎症が起こり、胸水が溜まることもあります。
- 血管炎(悪性関節リウマチ)
- 関節リウマチでは、全身の血管に炎症が起こり、眼や肺、心臓、消化管、神経、皮膚など全身の臓器に様々な異常をきたすことがあり、これを悪性関節リウマチと呼びます。
眼には、強膜炎やぶどう膜炎と呼ばれる病気を起こし、視力低下や目の痛みを覚えることもあります。心臓の血管に炎症が生じると、狭心症や心筋梗塞を起こすこともあり、胸痛や息切れ、不整脈を感じることがあります。また、消化管の異常では、下痢や突然の腹痛を生じることがあります。また手足のしびれ症状や皮膚に潰瘍を起こすこともあります。
関節リウマチの経過
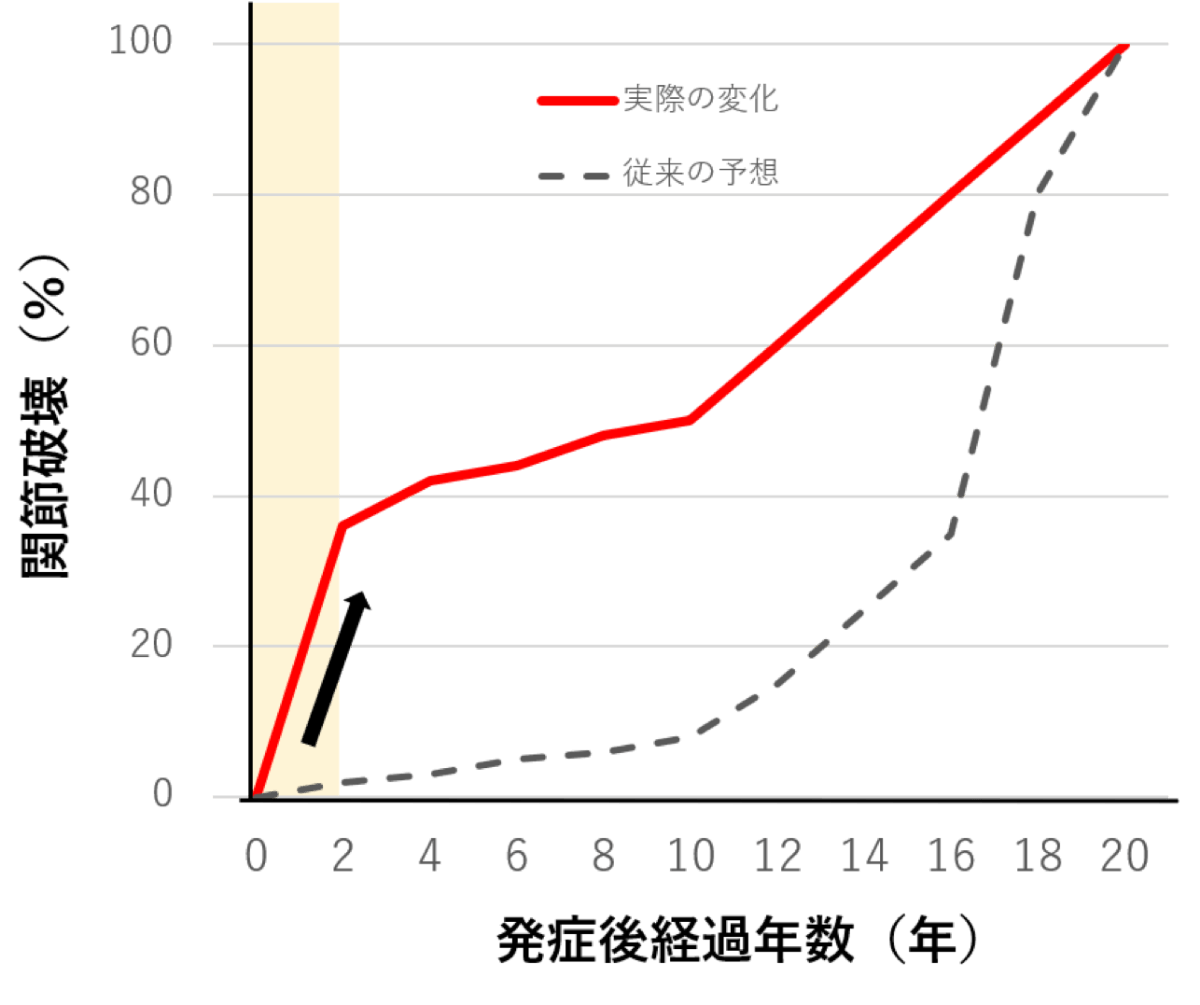
関節リウマチの経過ですが、これまでは5-10年かけてゆっくりと進行していき、関節破壊もそれに伴いゆっくり進行していくと考えられていました。
しかし、実際の変化としては、表の矢印(→)に示しましたように、発症してから特に1-2年の間に急激に関節破壊が進行することが分かってきました。
つまり、発症して初期の2年間(表の黄色の部分:Window of opportunityと呼びます)に、いかに十分な治療を行うかで、その後の患者さまの予後が変わってくるのです。
関節リウマチの検査
- 採血
- 尿検査
- 胸部レントゲン
- 関節レントゲン
- 関節エコー
- 造影MRI検査
当院の外来で関節リウマチを疑った場合には、関節リウマチに特異的な抗体検査を含めた採血を行います。また、合併症の評価のため、尿検査、胸部・関節レントゲン検査などを行い、評価を行います。患者さまの関節の状態によっては、腫れている関節に関節エコー検査を行い、関節局所の炎症を評価することもあります。また、関節炎の評価・診断が難しい場合には、連携病院にて関節の造影MRI検査の紹介をさせていただくこともあります。
関節リウマチの診断
関節リウマチの診断は、患者さまの身体所見および上記の検査結果を元に総合的に判断して行います。少なくとも1か所以上の関節に腫脹がある患者さまでは、関節腫脹をきたすようなその他の疾患を鑑別した上で、ACR/EULAR分類基準(2010)を参考に関節リウマチの診断を行うこともあります。関節リウマチの診断では、リウマチと間違えやすい他疾患との鑑別が非常に重要になります。

関節リウマチの治療
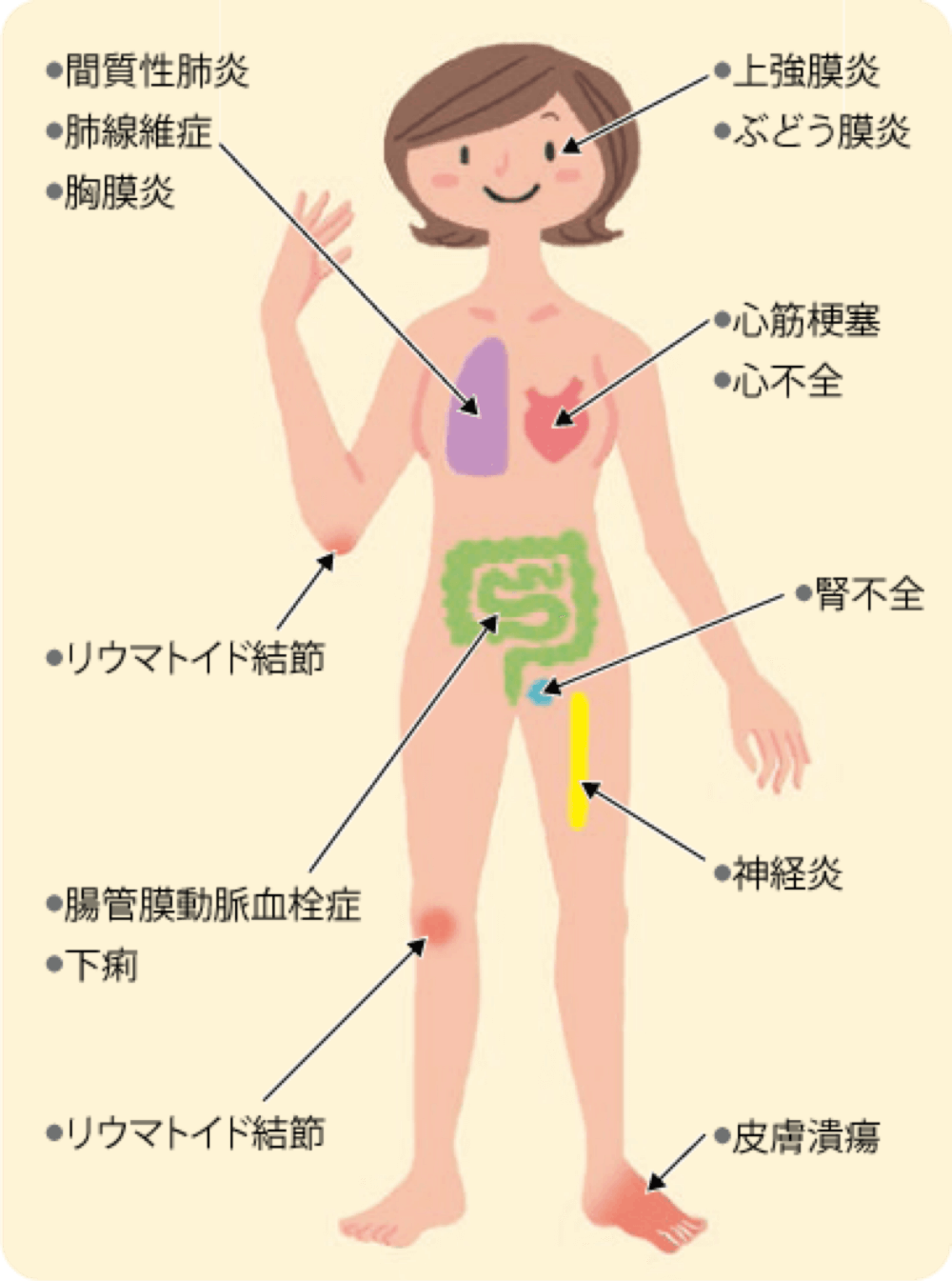
- 鎮痛剤(NSAIDs)
- ステロイド薬
- 抗リウマチ薬
- 生物製剤・JAK阻害剤
関節リウマチの治療は大きく分けて①鎮痛剤(NSAIDs)、②ステロイド薬、③抗リウマチ薬(DMARDs)、④生物製剤・JAK阻害剤の4種類があります。これらの薬剤を患者さまの状況に応じて適宜調整し、治療を行っていきます
- 鎮痛剤(NSAIDs)は、痛みに対して比較的効果に速効性がありますが、関節リウマチの炎症を抑える効果は乏しいため、鎮痛剤で痛みが改善しても水面下で関節の炎症は継続し、その結果関節破壊が進行していきます。そのため、関節リウマチに対しては鎮痛剤単独での治療は原則行わず、②~④までの治療薬と併用して治療をしていきます。また、長期使用に伴って胃腸障害や腎機能悪化を起こすことがありますので、当院では必ず胃薬(PPIもしくはH2blocker)との併用で治療を行っています。関節リウマチの症状が緩和されてきた場合には、鎮痛剤を減量・中止してきます。
- ステロイドは、鎮痛効果に加えて炎症をある程度抑える効果もありますが、長期内服に伴い様々な副作用(易感染性、高血圧、高脂血症、糖尿病、骨粗鬆症etc..)が出現します。当院では、痛みや腫れが強い場合などに鎮痛剤(NSAIDs)と併用して一時的に使用することがあります。免疫抑制剤の効果が現れるまでの間など、ある程度期間を定めて使用しています。長期内服は原則行わず、できる限り内服中止を目指します。
- 免疫抑制剤は関節リウマチ治療の中心であり、リウマチ患者さまのほとんどに使用しています。患者さまの合併症や服薬歴に応じて、適宜内服薬を調整していきます。免疫抑制剤は鎮痛効果に加えて炎症を抑える効果もありますが、その効果が出てくるのに1-2か月かかるため、鎮痛剤やステロイドを一時的に併用しながら治療開始することが多くなります。
- 生物製剤、JAK阻害剤は、鎮痛効果と抗炎症効果の両方があるお薬です。生物製剤は自己注射もしくはクリニック外来で点滴・注射を行います。JAK阻害剤は内服のお薬になります。①~③の他剤に比べて費用負担が大きいですが、免疫抑制剤の効果が乏しい場合にこれらの薬剤を使用することを提案しています。